Ból szyi to znak ostrzegawczy. Być może to tylko przeciążenie i powinieneś po prostu usiąść i zrelaksować się. Ale co, jeśli ból jest związany z osteochondrozą kręgosłupa szyjnego? Ważne jest, aby dokładnie rozważyć objawy i leczenie, ponieważ powikłania mogą dotyczyć najważniejszego organu - mózgu.
Co to jest osteochondroza szyjki macicy
Osteochondroza kręgosłupa szyjnego jest chorobą zwyrodnieniową układu kostno-chrzęstnego organizmu. Prowadzi do zniszczenia krążków międzykręgowych szyjnych, proliferacji tkanki kostnej kręgów, powstawania narośli na ich powierzchniach.
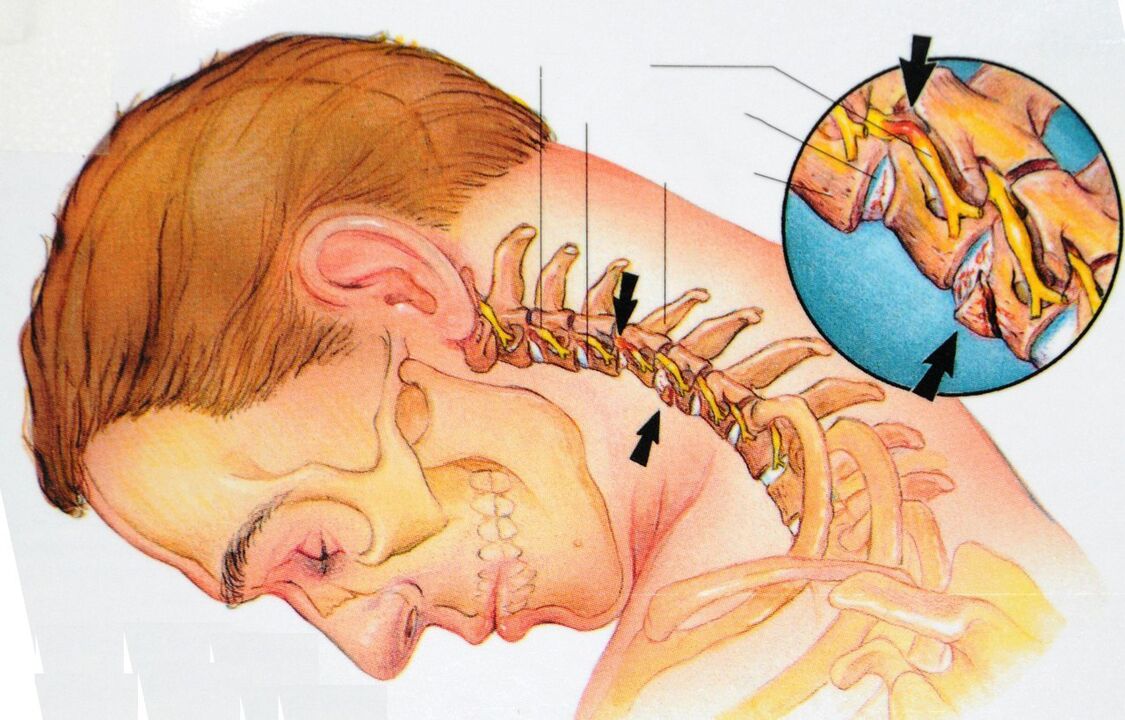
Kręgosłup szyjny składa się z siedmiu kręgów, z których pierwszy łączy się z czaszką. Anatomiczną i funkcjonalną jednostką kręgosłupa jest segment ruchu kręgosłupa. Jest to kompleks stawowy, dzięki któremu porusza się kręgosłup. Kompleks składa się z dwóch kręgów, krążka międzykręgowego, powierzchni stawowych kręgów (faset), nerwów, więzadeł i mięśni.
Osteochondroza zaczyna się od uszkodzenia krążka międzykręgowego i wpływa na wszystkie otaczające tkanki. Z biegiem czasu proces ten prowadzi do naruszenia biomechaniki kręgosłupa jako całości. Wraz z rozwojem osteochondrozy mogą powstawać przepukliny krążków międzykręgowych, ucisk korzeni nerwowych i naczyń krwionośnych.
Patologiczne procesy w krążku międzykręgowym przechodzą przez cztery etapy: niedożywienie, osłabienie więzadeł, uszkodzenie krążka i ucisk nerwów.
Scena 1. . . Naruszone są warunki odżywiania i metabolizmu krążka międzykręgowego. Ze względu na swoją konstrukcję tarcze są podawane tylko podczas jazdy. Jeśli go nie ma, zaczynają się zmiany zwyrodnieniowe w tkance: dysk jest głodny i odwodniony. Utrata wody prowadzi do tego, że krążek międzykręgowy nie może pełnić funkcji amortyzacji wstrząsów. Obciążenie włóknistego pierścienia wzrasta, pojawiają się w nim pęknięcia i pęknięcia. W tym momencie mogą pojawić się drobne bóle.
Etap 2. . . W drugim etapie dochodzi do osłabienia aparatu więzadłowego odcinka ruchu kręgosłupa. Połączenie staje się patologicznie mobilne. Patologiczny proces w krążku zostaje zaostrzony, rozpoczyna się przepuklina (wypadnięcie) - wyciek jądra miażdżystego przez pęknięcia w pierścieniu włóknistym. Bóle stają się okresowe.
Etap 3. . . Ponadto krążek międzykręgowy jest trwale uszkodzony. Jądro miażdżyste krążka rozciąga się poza pierścień włóknisty. Powstała przepuklina może uszczypnąć korzenie nerwowe. Rozwija się proces zapalny. Objawia się to zaostrzeniem bólu, tzw. Zespołem korzeniowym.
Etap 4. . . W czwartym etapie zmiana dotyczy pobliskich tkanek. Możliwa jest kompresja tętnicy korzeniowej, co prowadzi do niedostatecznego ukrwienia rdzenia kręgowego. W efekcie część kręgosłupa może zostać całkowicie unieruchomiona.
Pierwsze oznaki i główne objawy
Na początku rozwoju osteochondrozy kręgosłupa szyjnego pojawia się dyskomfort, ograniczenie ruchu i bolesność okolicy szyi. Jest to często pomijane.
Z biegiem czasu ból nasila się, staje się bolesny, pieczony, bóle głowy, szyi, łopatek, ramion - być może jest to rozwój zespołu tętnic kręgowych. Tętnica jest ściśnięta lub skurczowa, przepływ krwi jest upośledzony.
W stadium 1–2 osteochondrozy szyjki macicy często występują problemy okulistyczne związane ze skurczem naczyń. Ciemnienie w oczach, migotanie, pojawienie się „much", kolorowe plamki przed oczami - to wszystko objawy osteochondrozy.
Najczęstsze objawy osteochondrozy szyjki macicy:
- Bóle głowy, zawroty głowy, nudności i kaszel.
- Upośledzenie słuchu, ból ucha, twarzy.
- Zaburzenia ruchowe rąk i nóg. Wrażliwość skóry głowy może zniknąć.
- Ból ramienia. Jeśli korzeń nerwu zostanie uszczypnięty, cały obszar, do którego wysyła impulsy, może zranić lub „wypaść".
Oprócz powyższych objawów istnieją trzy główne zespoły bólowe towarzyszące osteochondrozie kręgosłupa szyjnego. Zespół to zespół objawów. Określenie wiodącego zespołu bólowego jest ważne, ponieważ cały schemat leczenia opiera się właśnie na eliminacji bólu. I nie można go wyeliminować, nie znając jego pochodzenia.
Zespół mięśniowo-powięziowy- ból mięśni szkieletowych i sąsiedniej powięzi. Zaburzenie wiąże się z przeciążeniem, w którym występuje skurcz, hipertoniczność, bolesne węzły wewnątrz mięśnia (punkty spustowe).
Zespół korzeniowy- ból spowodowany długotrwałym uciskiem korzeni nerwów rdzeniowych. Proces przepukliny z osteochondrozą kręgosłupa prowadzi do uszczypnięcia włókien nerwowych i późniejszej reakcji zapalnej. Ból rozprzestrzenia się wzdłuż nerwu.
Syndrom fasetowy- ból stawów kręgowych. Kręgi z drugiego odcinka szyjnego mają wyrostki stawowe, które są połączone ze sobą stawami międzykręgowymi. W przypadku osteochondrozy krążki międzykręgowe są niszczone, ich wysokość maleje, co prowadzi do tego, że torebki stawowe stawów międzykręgowych są w ciągłym napięciu. To powoduje ból. Ponadto ból nasila się pod koniec dnia, zwłaszcza przy długotrwałej wymuszonej postawie.
Przyczyny osteochondrozy w odcinku szyjnym kręgosłupa
Jedną z głównych przyczyn osteochondrozy jest ewolucyjna niezdolność kręgosłupa do dużego obciążenia pionowego. Przodkowie ludzi chodzili na czterech nogach, podobnie jak inne ssaki. Nie cierpieli na osteochondrozę, ponieważ w poziomej pozycji ciała ciśnienie śródskórne jest dwa razy mniejsze niż w pozycji pionowej. Zgodnie ze standardami ewolucji przejście do pozycji wyprostowanej nastąpiło nie tak dawno, a kręgosłup po prostu nie miał czasu na dostosowanie się do dużego obciążenia pionowego. Tak więc, wraz z wyprostowaną postawą, osoba nabrała chorób układu mięśniowo-szkieletowego.
Struktura ludzkiej szyi czyni ją jeszcze bardziej wrażliwą. Okolica szyjna osoby składa się z siedmiu małych ruchomych kręgów, które są połączone przegubowo jak dziecięca piramida. Trudno nazwać tę strukturę stabilną poza stanem spoczynku. Ponadto szkielet mięśniowy w tym obszarze jest słaby, a obciążenia mogą być wysokie - wszystko to sprawia, że szyja jest wrażliwa. Każda kontuzja jest obarczona konsekwencjami. Nawet jeśli uraz wystąpił w innej części kręgosłupa, redystrybucja obciążenia może być przyczyną osteochondrozy.
Starzenie się to kolejny czynnik. Tworzenie szkieletu i tkanki chrzęstnej kończy się w wieku 21 lat, po czym rozpoczyna się nieodwracalny proces starzenia (zwyrodnienia). Odżywianie tkanki chrzęstnej odbywa się tylko poprzez dyfuzję, a jeśli krążek międzykręgowy nie otrzymuje wystarczającej ilości składników odżywczych, zaczyna się stopniowo zapadać.
Ponadto rozwój osteochondrozy szyjki macicy jest ułatwiony przez:
- Choroby autoimmunologiczne. Angażują własne komórki organizmu w patologiczny proces niszczenia tkanki chrzęstnej.
- Infekcje, nierównowaga hormonalna, spowolnienie metabolizmu - wszystkie te zaburzenia krążenia mogą również służyć jako czynniki rozwoju osteochondrozy.
- Siedzący tryb życia, warunki pracy, w których człowiek spędza większość czasu w wymuszonej statycznej pozycji.
- Ciężkie ładunki powodujące obrażenia mogą prowadzić do zgniecenia.
- Wady o charakterze genetycznym związane z osłabieniem układu mięśniowo-szkieletowego i gorszością tkanki chrzęstnej.
Kanał kręgowy w odcinku szyjnym kręgosłupa jest bardzo wąski, dlatego duże obciążenia, każde naruszenie lub uraz może prowadzić do ucisku rdzenia kręgowego. A to jest bardzo niebezpieczne.
Ponadto w tym obszarze przechodzi duża liczba zakończeń nerwowych i naczyń krwionośnych. Jeśli krew przestanie napływać do mózgu w odpowiedniej ilości, może wystąpić udar.
Diagnostyka
Podczas wstępnej diagnozy osteochondrozy szyjki macicy lekarz zbiera historię pacjenta. Dowiaduje się, co i jak boli, z jaką intensywnością, podczas wysiłku lub w spoczynku, o jakiej porze dnia boli bardziej, czy były urazy kręgosłupa szyjnego.
Podczas badania szyi lekarz wyczuwa kręgi szyjne i mięśnie, węzły chłonne; ocenia zakres ruchu, wyklucza lub potwierdza zespół korzeniowy.
Następnie, aby wykluczyć choroby autoimmunologiczne, zaleca się diagnostykę laboratoryjną: pełną morfologię krwi, OB, czynnik reumatoidalny, antygen HLA B27.
Główną rolę w diagnostyce przypisuje się radiografii, tomografii komputerowej i rezonansie magnetycznym.
RTGpomaga ocenić stan struktur kostnych, tkanki miękkie i chrząstki nie są widoczne na obrazach. Aby uwidocznić te struktury, wstrzykuje się środek kontrastowy: angiografię, dyskografię, mielografię.
Tomografia komputerowa (CT). . . Ta metoda również wykorzystuje zasadę radiografii, ale przy pomocy przetwarzania komputerowego można uzyskać serię obrazów przekrojów podłużnych i poprzecznych, na których można zobaczyć kość i tkankę chrzęstną.
Rezonans magnetyczny (MRI). . . To „złoty standard" w diagnostyce schorzeń, w tym chrząstki i tkanek miękkich. MRI daje wyobrażenie nie tylko o budowie narządów i tkanek, ale także o ich funkcjonowaniu. W przypadku osteochondrozy częstym powikłaniem jest przepuklina kręgosłupa. MRI pozwala zdiagnozować proces przepukliny we wczesnych stadiach.
Leczenie
Leczenie osteochondrozy kręgosłupa szyjnego ogranicza się do metod zachowawczych. Najpierw uśmierza się zespół bólowy, a następnie przepisuje się różne procedury. Ale w najbardziej ekstremalnych przypadkach, gdy ból nie ustępuje dłużej niż trzy miesiące, a leki nie pomagają, jedynym wyjściem jest operacja.
Niechirurgiczne metody leczenia
Osteochondroza wpływa na układ kostno-chrzęstny od ponad roku, więc leczenie będzie wymagało czasu. Musisz uzbroić się w cierpliwość. Zadania leczenia zachowawczego:
- Wyeliminuj ból.
- Złagodzić stan zapalny.
- Przywróć funkcje korzeni kręgosłupa.
- Wzmocnij gorset mięśniowy i więzadła.
Leczenie zachowawcze obejmuje farmakoterapię i fizjoterapię. Leki pomagają złagodzić ból podczas zaostrzeń, a fizjoterapia - aby rozpocząć procesy samoleczenia organizmu.
W przypadku silnego bólu z zespołem korzeniowym wykonywana jest tak zwana „blokada": lek wstrzykuje się w bliskim sąsiedztwie zapalenia korzenia nerwu rdzeniowego.
Zabieg fizjoterapeutyczny opiera się na naturalnych i sztucznie odtworzonych czynnikach fizycznych: zimnie, cieple, prądzie elektrycznym, promieniowaniu magnetycznym, laserze i innych. Aby je odtworzyć, stosuje się specjalne urządzenia, urządzenia, techniki ręczne.
Terapia laserowa- biologiczna aktywacja procesów regeneracji krążka międzykręgowego. Ciało zaczyna się naprawiać.
Terapia plazmowa (terapia PRP)- wstrzyknięcia osocza wyizolowanego z krwi pacjenta. Osocze jest bogate w płytki krwi, czynniki wzrostu, hormony. Po wstrzyknięciach miejscowa odporność wzrasta, rozpoczynają się procesy regeneracji.
Akupunktura- stymulacja zakończeń nerwowych specjalnymi igłami. Poprawia metabolizm w dotkniętych obszarach, łagodzi ból.
Terapia falą uderzeniową- ekspozycja na fale o wysokiej częstotliwości. Umożliwia rozpoczęcie naturalnych procesów regeneracyjnych.
Kinezyterapia- terapia ruchowa. Może być aktywny (terapia ruchowa) i pasywny (masaż, trakcja). Terapia ruchowa wzmacnia mięśnie pleców, rozciąganie łagodzi napięcie i ból. Jest wybierany z uwzględnieniem indywidualnych cech pacjenta.
Terapia manualna i masaż- oddziaływanie na tkanki miękkie i stawy w celu przywrócenia równowagi w organizmie i synchronizacji procesów. Przywracają mobilność i łagodzą ból.
Taping- naklejenie specjalnych plastrów na skórę w miejscach, w których konieczne jest działanie na receptory rozciągania i skurczu mięśni. Może zarówno relaksować, jak i tonizować.
Pacjentowi w okresie ostrego bólu w celu odciążenia kręgosłupa zaleca się noszenie specjalnych bandaży i kołnierzy na szyi.
Pozytywny efekt leczenia zachowawczego osiąga się w ciągu 2-3 miesięcy. Jeśli nie ma wyniku, pacjentowi zaleca się operację.
Chirurgiczne metody leczenia osteochondrozy
Operacja w przypadku osteochondrozy szyjki macicy jest skrajnym środkiem, dla którego wymagane są specjalne wskazania. Operacja jest zalecana, jeśli:
- Bólu nie można złagodzić leczeniem trwającym dłużej niż 3 miesiące.
- Jest przepuklina dysku.
- Znika wrażliwość kończyny
Rehabilitacja pooperacyjna również wymaga czasu i może obejmować leczenie terapeutyczne.
Osteochondroza szyjki macicy jest złożoną chorobą zwyrodnieniową. Nie można tego nie leczyć. Takie poważne upośledzenia w układzie mięśniowo-szkieletowym mogą prowadzić do niepełnosprawności. Ból szyi może stać się przewlekły, osteochondroza rozprzestrzenia się na kilka części kręgosłupa. Terminowe zapobieganie może zapobiec rozwojowi tej choroby.
Profilaktyka
Aby zachować zdrowie kręgosłupa szyjnego, konieczna jest codzienna aktywność fizyczna. Odżywianie krążków międzykręgowych odbywa się w ruchu, dlatego jest niezwykle konieczne. Ważne jest, aby obciążenia były optymalne i regularne.
Jeśli praca wiąże się ze stałym przebywaniem w pozycji statycznej, konieczna jest okresowa rozgrzewka. A w domu po dniu pracy możesz chwilę położyć się na plecach na płaskiej powierzchni, umieszczając wałek pod szyją. Ta metoda pomoże przywrócić krzywiznę szyjną kręgosłupa, usunąć napięcie mięśni.
W zapobieganiu osteochondrozy szyjki macicy ważna jest prawidłowa postawa podczas snu. Jeśli osoba wstaje rano z bólem szyi, oznacza to, że mięśnie nie miały czasu na odpoczynek i regenerację. Pomoże w tym poduszka ortopedyczna dobierana indywidualnie na okres 3-5 lat.













































